true
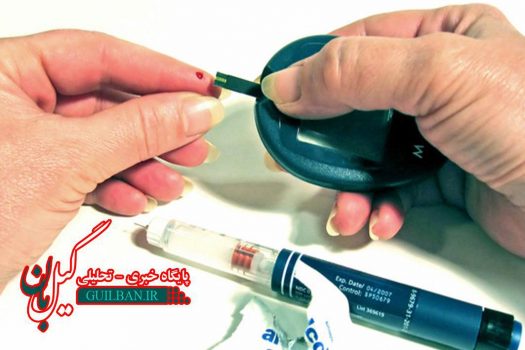
به گزارش «گیل بان»؛ حدود 6 میلیون نفر در ایران مبتلا به بیماری دیابت هستند که سالیانه بر تعداد آنها افزوده می شود.
امروزه دیابت به عنوان اپیدمی خاموش قرن حاضر و یکی از بزرگ ترین مشکلات بهداشتی در تمام کشورها شناخته شده است. ابتلا به عوارض مزمن دیابت، کاهش امید به زندگی و مرگ و میر ناشی از آن بار اقتصادی زیادی را به فرد، خانواده و جامعه تحمیل می کند و کیفیت زندگی فرد و خانواده را مورد تاثیر قرار می دهد.
دیابت عامل مستقیم مرگ 1.5 میلیون نفر از مردم جهان در سال 2012 میلادی بود. قند خون بالاتر از حد مطلوب در این سال با افزایش خطرات بیماری های قلبی عروقی، بیماری مزمن کلیه، سل و سایر امراض مرتبط با افزایش قند خون منجر به مرگ 2.2 میلیون نفر شد، در کل 3.7 میلیون مرگ ناشی از قند خون بالا در سال 2012 ثبت شد که بسیاری از این مرگ ها (43 درصد) در سنین زیر 70 سال رخ داد.
در سال 2014، 422 میلیون نفر در سنین بالای 18 سال در سطح جهان مبتلا به دیابت بودند، و تخمین زده می شود که این آمار طی 20 سال آینده، به بیش از دو برابر افزایش خواهد یافت.
دیابت و انواع آن
دیابت یک بیماری مزمن است که در نتیجه ناتوانی تولید کافی و/ یا به درستی استفاده نشدن از انسولین، هورمونی که روش ذخیره گلوکز (قند) و به کار گرفتن آن در بدن را تنظیم می کند، به وجود می آید. بدن برای استفاده از قند به عنوان یک منبع انرژی نیاز به انسولین دارد.
تا پیش از این انواع مختلف دیابت را در سه تیپ نوع 1، نوع 2 و دیابت حاملگی تقسیم بندی می کردند ولی تحقیقات جدید انواع دیابت را در چهار دسته طبقه بندی کرد.
دسته یک، دیابت تیپ 1: که همراه است با تخریب خود ایمنی سلول های بتای پانکراس و لذا کمبود انسولین. این تیپ را قبلاً دیابت وابسته به انسولین می نامیدند. تیپ 1 حدود 5 تا 10 درصد موارد دیابت را تشکیل می دهد. معمولاً در کودکان و نوجوانان رخ می دهد ولی در هر سنی ممکن است عارض شود حتی در دهه های هشتم و نهم زندگی.
دسته دو، دیابت تیپ 2: این تیپ شایع ترین نوع دیابت است بطوریکه 90 تا 95 درصد موارد را تشکیل می دهد. به این تیپ قبلاً دیابت غیروابسته به انسولین اطلاق می شد زیرا ادامه حیات آنها در گرو تزریق انسولین نیست. تیپ 2 یک بیماری پلی ژنیک محسوب شده و به علاوه خود در واقع یک بیماری نیست بلکه گستره ای از حالت های مقاومت به انسولین همراه با کمبود نسبی آن تا نقص در ترشح انسولین به صورت عمده همراه با مقاومت به آن را شامل می شود.
بیشتر بیماران مبتلا به تیپ 2 چاق هستند و خود چاقی به تنهایی درجاتی از مقاومت به انسولین را ایجاد می کند. این شکل از دیابت اغلب برای سال ها وجود دارد بدون آنکه تشخیص داده شود چون هیپرگلیسمی بتدریج ایجاد می شود و در مراحل اولیه آنقدر شدید نیست که بیمار متوجه علائم کلاسیک آن شود. لذا حتی قبل از بروز علائم کلاسیک بیماران مبتلا به این تیپ در معرض عوارض ماکرو و میکرو واسکولار و سایر عوارض هستند.
دسته سه، سایر انواع اختصاصی دیابت: امروزه سایر انواع اختصاصی دیابت تحت عنوان این دسته طبقه بندی می شوند. دسته 3 خود به هشت گروه A تا H تقسیم می شود.
گروه A: نقص های متعدد ژنتیکی مونوژنیک در عملکرد ترشحی سلول های بتا در گروه A قرار دارند و برخلاف تیپ 2 معمولاٌ باعث هیپرگلیسمی در سنین زیر 25 سال می شوند، مانند انواع MODY یک تا شش که به صورت اتوزومال غالب به ارث می رسند. بنابراین خصوصیات کلی این نوع توارث مانند بروز ناقص یا بروز با تأخیر را نشان می دهند. البته بعضی از نقص های ژنتیکی در ژنوم میتوکندریال نیز باعث اختلال همزمان در عملکرد سلول های بتا و سیستم شنوایی می شوند که آنها نیز در گروه A قرار دارند.
گروه B: مربوط است به نقص های ژنتیکی عملکرد انسولین که بیشتر مربوط می شود به گیرنده هورمون و لذا معمولاً همراه خواهد بود با گستره ای از هیپرانسولینمیا و هیپرگلیسمی خفیف تا دیابت شدید. در خانم های مبتلا به این نوع ممکن است حالت virilization همراه با تخمدان های بزرگ و کیستیک دیده شود، در گذشته به این نوع سندروم مقاومت به انسولین تیپ Aاطلاق می شد.
گروه C: در این گروه حالات اکتسابی بخش برون ریز پانکراس قرار می گیرند که در صورت گسترده بودن آنها آسیب به بخش درون ریز نیز وارد شده و لاجرم دیابت به وجود می آید، مانند پانکراتیت ها، تروما، عفونت، پانکراتکتومی و غیره. کارسینومای پانکراس با هر اندازه معمولاً باعث دیابت می شود و بنابراین مکانیسم آن فقط تخریب بافتی نیست.
گروه D: تمام آندوکرینوپاتی هایی که در آنها حالت آنتاگونیسم عمل انسولین عارض شود مثل آکرومگالی، سندروم کوشینگ، فئوکروموسیتوم و …… در گروه D قرار دارند.
گروه E: دیابت های ناشی از مصرف دارو یا سموم را پوشش می دهد که ممکن است موقتی یا دایمی باشند. بعضی از داروها مثل پنتامیدین وریدی سلول های بتا را از بین می برند ولی بعضی دیگر مانند اسید نیکوتینیک و کورتیکواستروییدها عمل انسولین را مختل می کنند. گزارش شده در بیمارانی که اینترفرون آلفا مصرف می کنند، آنتی بادی های ضد islet cells ایجاد شده و در مواردی دیابت شدید عارض می شود.
گروه F: بعضی از عوامل عفونت زای ویروسی می توانند موجب تخریب سلول های بتا شده و دیابت ایجاد کنند که دیابت حاصله در این گروه قرار می گیرد، مانند دیابت ناشی از CMV، Rubella، Coxsackivirus، حتی بعضی از انواع Adenovirus و در نهایت ویروس اوریون.
گروه G: اشکال غیر معمول دیابت با واسطه ایمنی در این گروه قرار داده می شوند. مانند سندروم stiff-man که نوعی بیماری خودایمنی دستگاه اعصاب مرکزی است که معمولاً با تیترهای بالایی از اتوآنتی بادی های GAD همراه است و در دوسوم موارد دیابت نیز ایجاد می شود. مواردی که آتوانتی بادی های متصل شونده به گیرنده انسولین ترشح شده (مثلاً در سیر بیماری لوپوس اریتماتوس) و با حالت آنتاگونیسم از اتصال انسولین به گیرنده ممانعت و لذا دیابت ایجاد نمایند نیز در این دسته قرار می گیرند.
گروه H: سایر سندروم های ژنتیکی که گاهی با دیابت همراه هستند در این گروه قرار داده می شوند مانند سندروم های کروموزومی داون، کلاین فلتر، و ترنر، یا سندروم های ژنی نظیر Wolfram که بیمار در آن فاقد سلول های بتا است، یا بیماری های آلزایمر، هانتیگتون، دیستروفی میوتونیک و آتاکسی Friedreich.
دسته چهار، دیابت حاملگی: در این نوع از دیابت قند بالا در خون (ازدیاد قند خون) در زمان حاملگی به وجود می آید، اما معمولاً در عرض شش هفته پس از زایمان از بین می رود. در زمان بارداری پیشرفت می کند، بر 4 درصد از زنان حامله اثر می گذارد. از طریق انتخاب شیوه های زندگی سالم می توان آن را کنترل کرد. ممکن است برای تنظیم سطح گلوکز خون نیاز به استفاده از دارو باشد. دیابت حاملگی خطر تولید دیابت نوع 2 را در مادر و کودک افزایش می دهد.
انسولین و نقش آن در بدن
انسولین هورمونی است که توسط سلول های بتای جزایر لانگرهانس پانکراس ساخته می شود و عمل آن، تنظیم و یا کنترل میزان قند خون است. وقتی قند خون در اثر خوردن غذاهای حاوی کربوهیدرات، افزایش پیدا می کند، ترشح انسولین باعث می شود تا گلوکز اضافی درکبد و یا ماهیچه ها به صورت گلیکوژن ذخیره شود.
اگر غذا در دسترس نباشد قند خون کاهش یافته و تولید انسولین نیز در بدن کاهش می یابد. در این حالت گلیگوژن ذخیره شده درکبد شکسته شده و تبدیل به گلوکز می شود. این پدیده را گلیکوژنولیز می نامند.
پدیده دیگری که به دنبال کاهش سطح انسولین در بدن اتفاق می افتد، گلوکونئوژنز نام دارد. در این پدیده پروتئین و چربی ها در کبد شکسته شده و تبدیل به گلوکز می شوند.
انسولین،کربوهیدرات اضافی ذخیره شده را نیز تبدیل به چربی می کند. کمبود انسولین در هنگام فقدان غذا منجر به شکسته شدن چربی ها و تبدیل آن به انرژی می شود. این پدیده را لیپولیز می گویند که در آن تری گلیسیرید و گلیسرول تبدیل به گلوکز می شود. در اثر کمبود انرژی کتوژنز نیز به صورت ساخته شدن کتون در کبد اتفاق می افتد.
تولید انسولین به معنای آن است که میزان انرژی و مواد غذائی در بدن مناسب بوده و پروتئین های دریافتی برای ترمیم و ایجاد بافت های جدید کافی است. اگر انسولین و انرژی ناکافی باشند پدیده گلوکونئوژنز، پروتئین ها را شکسته و تبدیل به گلوکز می نماید. در بدن فرد سالم، این سیستم کارآیی بسیار خوبی دارد. بطوریکه تغییرات قند خون بسیار جزئی (بین ۵۴ تا ١۴۴ میلی گرم در دسی لیتر) است.
شیوع دیابت در ایران
در ایران با توجه به حساسیت زیادی که در سیستم بهداشتی درمانی برای برنامه های پیشگیری وجود دارد؛ از سال 1370 با تشکیل گروه پیشگیری از بیماری های متابولیک و تغذیه در اداره کل مبارزه با بیماری های غیرواگیر، کنترل دیابت و عوارض آن در اولویت بوده و در این راستا اقدام های زیادی صورت گرفته است.
تا چندی پیش آمار دقیقی از شیوع دیابت در کشور وجود نداشت. یکی از اولین بررسی های شیوع دیابت براساس روش های صحیح و معتبر اپیدمیولوژیک در سال 1372 انجام شد. طی این بررسی که توسط مراکز تحقیقات غدد و متابولیسم دانشگاه های شهید بهشتی و تهران انجام شد، شیوع دیابت در اسلام شهر و رباط کریم محاسبه گردید. شیوع بیماری در زنان بالای 30 سال 7.6 درصد و در مردان همان گروه سنی 7.1 درصد، همچنین شیوع اختلال تحمل گلوکز در زنان 14.9 درصد و در مردان 8.9 درصد بود.
این بررسی ها در تهران نیز انجام شده و شیوع دیابت و اختلال تحمل گلوکز در افراد بالای 30 سال به ترتیب 7.3 درصد و 7.2 درصد بوده است. به عبارت دیگر در شهر تهران و حومه آن از هر 5 فرد بالای 30 سال یک نفر مبتلا به دیابت یا اختلال تحمل گلوکز بود (در مجموع 20 درصد).
با توجه به مطالعاتی که طی سال های بعد در کشور صورت گرفت، شیوع دیابت در کل جمعیت 2 تا 3 درصد و در افراد بالای 30 سال 7.3 درصد برآورد شد.
در سال 1393 به طور متوسط 10 درصد افراد جامعه با دیابت درگیر بودند. در این سال بیش از 8 درصد افراد بالای 40 سال کشور دارای دیابت نوع 2 بوده و 50 درصد افراد جامعه از بیماری دیابت خود بیخبر بودند.
هم اکنون شیوع چاقی در زنان ۲۹.۷ و در مردان ۱۵.۲۹ درصد است. همچنین ۲۴ درصد از مردم ساکن در مناطق شهری و ۱۹ درصد از مردم ساکن در مناطق روستایی دچار چاقی هستند و بیشترین شیوع چاقی در کشور مربوط به زنان استان مازندران است.
دیابت در بین زنان ۱۰.۳ و در مردان ۸.۸ درصد شیوع دارد. همچنین ۹.۹ مردم مناطق شهری و ۷.۸ درصد مردم مناطق روستایی دارای دیابت هستند و بیشترین شیوع دیابت در کشور مربوط به زنان استان سمنان است.
سلیمان عباسی عضو کمیسیون بهداشت و درمان مجلس شورای اسلامی با تأکید بر ضرورت مقابله با بیماری های غیرواگیر، گفت: «بی توجهی به درمان دیابت، ۶ میلیون تخت بیمارستانی را اشغال می کند.»
پیشگیری و کنترل دیابت
مدیریت اصولی بیماری دیابت در کشور مستلزم اجرای سند ملی پیشگیری و کنترل بیماری های غیرواگیر بوده و افراد و دستگاه هایی که نسبت به امضای این سند اقدام کردند باید با همکاری مسئولانه متعهد به اجرای آن شوند.
کاهش 25درصد از مرگ زودرس ناشی از بیماری های غیرواگیر، کاهش 30 درصد مصرف نمک، کاهش 30 درصد شیوع احتمال دخانیات، کاهش 25 درصد شیوع فشارخون بالا، جلوگیری از افزایش چاقی و دیابت، افزایش 20 درصد افرادی که تحرک بدنی بالایی دارند و به صفررساندن میزان اسیدهای چرب ترانس در روغن های خوراکی و محصولات غذایی از جمله اهداف سند مذکور بوده که برای کاهش بیماری های غیرواگیر در کشور باید به آن دست یابیم.
دستگاه های اجرایی به ویژه وزارت بهداشت، درمان و آموزش پزشکی به عنوان متولی سلامت باید علاوه بر سیاستگذاری مناسب در جهت مدیریت بیماری های غیرواگیر، فرهنگ سازی مناسبی را هم در این راستا داشته باشد.
اصلاح شیوه های زندگی (رژیم غذایی مناسب و افزایش فعالیت و کاهش منطقی وزن)، همراه با یک برنامه آموزشی مداوم در یک دوره ی زمانی 6 ساله، باعث کاهش ابتلا به دیابت در دوسوم موارد شده است.
اقدام های پیشگیرانه ای مانند اصلاح رژیم غذایی و انجام فعالیت بدنی روزانه، نه تنها در پیشگیری و کنترل دیابت مؤثر هستند، بلکه موجب کاهش چاقی، بیماری های قلبی عروقی و حتی برخی از سرطان ها می شوند.
پیشگیری ثانویه شامل جستجوی زودهنگام و به موقع (غربالگری)، پیشگیری از عوارض و درمان (بیماریابی) است. غربالگری و بیماریابی به موقع موجب ارتقای کیفی زندگی شده و در کاهش هزینه ها مؤثر است. به خصوص از تعداد موارد بستری در بیمارستان کاسته می شود.
درمان فشار خون و چربی خون بالا به اندازه کنترل قند خون قادر به کاهش خطر بروز و پیشرفت عوارض دیابت است (در انواع دیابت).
یکی دیگر از راهکارهای مؤثر و اقتصادی، پیشگیری از زخم شدن پاها (پای دیابتی)، قطع پا و اندام های دیگر است. مراقبت صحیح از پاها از تعداد موارد بستری در بیمارستان، مدت زمان بستری شدن و نیز نیاز به قطع عضو تا 50 درصد می کاهد.
غربالگری، بیماریابی و درمان به موقع رتینوپاتی نیز در کاهش هزینه بسیار مؤثر است و هزینه های مستقیم، غیرمستقیم و نامحسوس نابینایی را به طور چشمگیری کاهش می دهد.
غربالگری جهت پروتئین اوری راهکار ارزشمند دیگری درجهت پیشگیری از بروز یا کاهش سرعت پیشرفت نارسایی کلیه است. به علاوه از آنجا که قبل از بروز بیماری کلیه پروتئین اوری مختصری وجود دارد، غربالگری از این نظر نیز موجب کاهش هزینه های دیابت می شود.
اقدام هایی که جهت کاهش مصرف دخانیات به عمل آمده است به کنترل دیابت نیز کمک می کند. استعمال دخانیات (سیگار) با کنترل ضعیف قند خون ارتباط مستقیم داشته و موجب افزایش فشار خون و بروز بیماری های قلبی در افراد مبتلا به دیابت سیگاری نسبت به بیماران غیرسیگاری می شود.
امروزه سیستم های بهداشتی درمانی کشورهای اروپایی توان مراقبت و درمان مناسب دیابت را دارند، ولی اکثر کشورهای درحال توسعه، برنامه منسجمی برای مراقبت و کنترل دیابت در سطح کشور ندارند.
عامل دیابت نوع 1 اتوایمیون است و غربالگری و تشخیص زودرس این نوع دیابت به جز در بعضی از جوامع توصیه و انجام نمی شود؛ زیرا شیوع این بیماری بسیار کم است. علائم آن به سرعت ظاهر شده و آشکار است و مهم تر از همه، تا به امروز راه حلی برای پیشگیری و به تأخیر انداختن بروز بیماری یافت نشده است و چنین اقدام هایی تنها در مرحله تحقیق قراردارد.
غربالگری با هدف کشف دیابت نوع 2، استراتژی اصلی اکثر برنامه های کنترل دیابت است. در دیابت نوع 2 هیپرگلیسمی به تدریج پیشرفت می کند و در افراد مبتلا اغلب بدون علامت بوده و درصورت وجود، علائم آن خفیف است. با شناسایی به موقع و مراقبت صحیح دیابت می توان از عوارض حاد و مزمن آن پیشگیری کرده، یا بروز آن را به تعویق انداخت که اساس این مراقبت برپایه خود مراقبتی و آموزش بیماران بنا نهاده شده است.
انتهای پیام/
false
true
true
true